学术动态
黄波团队发现效应性T细胞“氨死亡”
作者:张华锋 来源自:中国免疫学会 点击数:16519 发布时间:2024-09-13
近日,中国医学科学院基础医学研究所/华中科技大学基础医学院黄波教授团队在《Nature Cell Biology》发表了题为《Ammonia-induced lysosomal and mitochondrial damage causes cell death of effector CD8+ T cells》的研究论文。该研究发现了CD8+ T细胞激活的过程中细胞内氨逐渐积累并最终导致T细胞死亡,揭示了这一独特死亡方式的分子机制,为异己抗原清除后效应T细胞快速死亡这一基本免疫学现象提供了全新解释。

CD8+初始T细胞在受到抗原刺激后分化为效应性细胞,95%以上效应性T细胞在抗原被清除后快速死亡,这一过程称为T细胞收缩(T cell contraction)。效应性T细胞死亡对维持免疫稳态,避免自身免疫反应意义重大。然而,效应性T细胞的具体死亡方式和机制一直是免疫学领域未解之谜。黄波课题组长期专注于T细胞代谢调控的研究,前期研究发现,酮体-糖异生-糖原代谢通路能够启动磷酸戊糖途径来清除细胞内ROS,从而实现CD8+ T细胞记忆的形成与维持(Nat Cell Biol. 2018;20:21-27. Nat Cell Biol. 2020;22:18-25.),并通过活跃的尿素循环降低细胞内氨的浓度以促进记忆性T细胞的长久存活(Nat Immunol. 2023, 24, 162–173.)。氨是氨基酸脱氨而产生,人体主要利用肝脏的肝实质细胞将血液机体的氨转变为尿素,从而对氨进行解毒,当肝脏功能衰竭时,氨不能够被有效清除,血氨进入神经细胞,会导致肝性脑病。尽管氨对细胞有毒性现已清楚,但氨如何诱导细胞损伤的机制并不清楚。
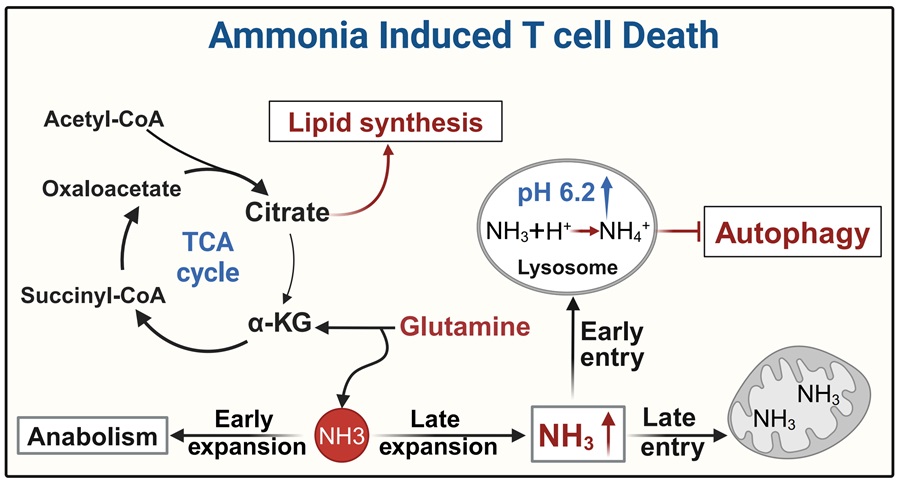
黄波团队发现,随着CD8+效应性T细胞激活时间的延长,细胞内氨逐渐累积。外来抗原被清除后,效应性T细胞内氨迅速增加,导致细胞快速死亡。与记忆性T细胞不同,效应性T细胞低表达尿素循环关键限速酶氨基甲酰磷酸合成酶-1(CPS1),无法通过尿素循环将氨转化为尿素排出细胞外。而过表达CPS1或使用氨清除剂能够显著减少效应性T细胞死亡,提示氨的累积可能是触发CD8+效应性T细胞死亡的重要因素。
CD8+效应性T细胞在激活过程中需要利用谷氨酰胺代谢为细胞的生长和增殖提供前体物质。在效应性T细胞增殖活跃的早期阶段,效应性T细胞利用谷氨酰胺代谢产生的氨,快速进入合成代谢途径,避免了细胞内氨的浓度升高。然而,在效应性T细胞的晚期阶段,细胞增殖逐渐停滞,而此时谷氨酰胺代谢产生的氨,在细胞内累积。
氨是一种弱碱性分子(pKa 9.3),其生成在线粒体内完成。新生的氨离开线粒体偏好性地进入一种酸性细胞器即溶酶体内,与H+结合生成铵根离子NH4+,导致溶酶体pH值升高及其功能受损。进一步地,胞浆中的氨不能流向溶酶体,却返流回线粒体,导致线粒体损伤。受损的线粒体可通过自噬途径进行自我清除,但溶酶体pH值的升高,抑制了自噬溶酶体的酶解,阻碍了对损伤线粒体的清除,最终导致效应性T细胞的死亡。
在T细胞过继治疗的研究中,该团队还发现肿瘤微环境中过继的CD8+效应性T细胞内氨逐渐积累。通过抑制谷氨酰胺代谢或过表达CPS1降低T细胞内氨水平,可以显著提高T细胞在肿瘤微环境中的存活,并增强其抗肿瘤效应。这些发现不仅从代谢角度深入揭示了效应性T细胞死亡的机制,还为T细胞抗肿瘤治疗提供了新的思路和潜在的临床应用价值。
中国医学科学院基础医学研究所黄波教授为文章通讯作者。华中科技大学张华锋教授,博士研究生刘金城为本文共同第一作者。该研究工作获得国家重点研发计划,国家自然科学基金基础科学中心项目和中国医学科学院医学与健康科技创新工程项目的支持。
原文链接:https://www.nature.com/articles/s41556-024-01503-x

CD8+初始T细胞在受到抗原刺激后分化为效应性细胞,95%以上效应性T细胞在抗原被清除后快速死亡,这一过程称为T细胞收缩(T cell contraction)。效应性T细胞死亡对维持免疫稳态,避免自身免疫反应意义重大。然而,效应性T细胞的具体死亡方式和机制一直是免疫学领域未解之谜。黄波课题组长期专注于T细胞代谢调控的研究,前期研究发现,酮体-糖异生-糖原代谢通路能够启动磷酸戊糖途径来清除细胞内ROS,从而实现CD8+ T细胞记忆的形成与维持(Nat Cell Biol. 2018;20:21-27. Nat Cell Biol. 2020;22:18-25.),并通过活跃的尿素循环降低细胞内氨的浓度以促进记忆性T细胞的长久存活(Nat Immunol. 2023, 24, 162–173.)。氨是氨基酸脱氨而产生,人体主要利用肝脏的肝实质细胞将血液机体的氨转变为尿素,从而对氨进行解毒,当肝脏功能衰竭时,氨不能够被有效清除,血氨进入神经细胞,会导致肝性脑病。尽管氨对细胞有毒性现已清楚,但氨如何诱导细胞损伤的机制并不清楚。
黄波团队发现,随着CD8+效应性T细胞激活时间的延长,细胞内氨逐渐累积。外来抗原被清除后,效应性T细胞内氨迅速增加,导致细胞快速死亡。与记忆性T细胞不同,效应性T细胞低表达尿素循环关键限速酶氨基甲酰磷酸合成酶-1(CPS1),无法通过尿素循环将氨转化为尿素排出细胞外。而过表达CPS1或使用氨清除剂能够显著减少效应性T细胞死亡,提示氨的累积可能是触发CD8+效应性T细胞死亡的重要因素。
CD8+效应性T细胞在激活过程中需要利用谷氨酰胺代谢为细胞的生长和增殖提供前体物质。在效应性T细胞增殖活跃的早期阶段,效应性T细胞利用谷氨酰胺代谢产生的氨,快速进入合成代谢途径,避免了细胞内氨的浓度升高。然而,在效应性T细胞的晚期阶段,细胞增殖逐渐停滞,而此时谷氨酰胺代谢产生的氨,在细胞内累积。
氨是一种弱碱性分子(pKa 9.3),其生成在线粒体内完成。新生的氨离开线粒体偏好性地进入一种酸性细胞器即溶酶体内,与H+结合生成铵根离子NH4+,导致溶酶体pH值升高及其功能受损。进一步地,胞浆中的氨不能流向溶酶体,却返流回线粒体,导致线粒体损伤。受损的线粒体可通过自噬途径进行自我清除,但溶酶体pH值的升高,抑制了自噬溶酶体的酶解,阻碍了对损伤线粒体的清除,最终导致效应性T细胞的死亡。

在T细胞过继治疗的研究中,该团队还发现肿瘤微环境中过继的CD8+效应性T细胞内氨逐渐积累。通过抑制谷氨酰胺代谢或过表达CPS1降低T细胞内氨水平,可以显著提高T细胞在肿瘤微环境中的存活,并增强其抗肿瘤效应。这些发现不仅从代谢角度深入揭示了效应性T细胞死亡的机制,还为T细胞抗肿瘤治疗提供了新的思路和潜在的临床应用价值。
中国医学科学院基础医学研究所黄波教授为文章通讯作者。华中科技大学张华锋教授,博士研究生刘金城为本文共同第一作者。该研究工作获得国家重点研发计划,国家自然科学基金基础科学中心项目和中国医学科学院医学与健康科技创新工程项目的支持。
原文链接:https://www.nature.com/articles/s41556-024-01503-x
